(*) todos os gráficos e ilustrações são partes integrantes do Estudo Geografia Econômica da Saúde no Brasil e do material didático dos cursos da Jornada da Gestão em Saúde e da Escepti
Sou testemunha “ainda viva” da evolução da gestão da saúde no Brasil:
- Temos excelentes gestores tanto na saúde privada como na pública … tanto na fonte pagadora, como no serviço de saúde, como no fornecedor, como no intermediador …
- Mas ainda temos muitos gestores despreparados quando o tema é gestão de custos, de precificação, de rentabilidade;
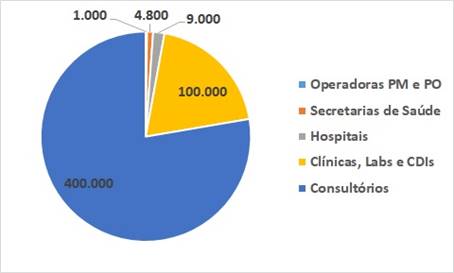
- Ainda não formamos a massa de gestores necessária para suprir a demanda de ~515.000 (*) instituições que atuam na área da saúde …
- (*) e neste número nem se contam fornecedores de insumos … medicamentos, materiais, equipamentos, serviços especializados … sabe-se lá quantos eles somam !
Ainda “falta gente” adequadamente capacitada no tema para o tamanho da área da saúde !!
O foco da gestão da saúde é fazer o máximo possível com o limitado recurso financeiro que existe, e assim dar o maior acesso possível à saúde para os beneficiários do SUS, da operadoras de planos de saúde, e dos particulares:
- Com este foco, não é viável que a gestão seja imediatista … a visão restrita de economia no curto prazo pode significar grande gasto no médio e longo prazos … gasto que fica “escondido” pela necessidade exclusiva de não fechar o próximo balanço “no vermelho”;
- Infelizmente muitos gestores foram “formados” para analisar custos com esta visão de curto prazo … este é um dos mitos que temos que trabalhar para quebrar … “para o bem da saúde” … e da sustentabilidade real das instituições que atuam na área da saúde.
Um destes mitos se refere a deixar de utilizar uma tecnologia mais cara, comparando com a mais barata apenas no evento que financia a sua utilização … é sobre isso, e apenas sobre isso, que este texto propõe discussão !
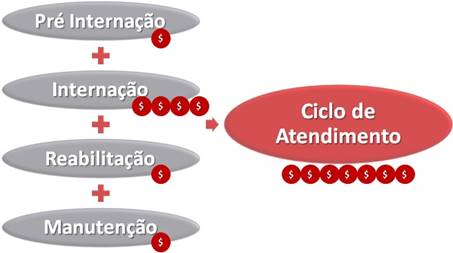
É necessário avaliar o que significa a tecnologia no ciclo de atenção do paciente, e não isoladamente em um evento … o exemplo mais simples é “mais que famoso”:
- Se existe um cateter para ministrar medicação por um longo período de utilização, não se pode comparar o preço do cateter com o preço das seringas e agulhas apenas no evento inicial … o que implanta o cateter;
- O custo do cateter deve ser avaliado em relação ao das seringas e agulhas durante todo o ciclo de atendimento, acrescendo o custo de todas as intercorrências que são evitadas com a utilização do cateter … acrescendo o custo do consumo de medicamentos para tratar as reações adversas de “transformar a pele do paciente em peneira” … do custo da mão de obra utilizada para ficar “picando repetidamente o paciente” … do “transtorno mensal” que a tensão de “ser picado diariamente” traz para o paciente que pode exigir tratamento do transtorno …
- Não é a substituição simples de um insumo que custa 10 por um que custa 1 … é a análise da utilização de um que custa 10 por uma série de eventos que individualmente custam menos que 10, mas que no total podem custar 20 … 30 … !
Um parênteses mais que necessário:
- O objetivo aqui não é defender o uso de cateteres ao invés de agulhas e seringas … não tenho o menor interesse nisso … aliás, a falta de interesse em defender técnicas até já me custou algum mal-estar em episódios da minha vida profissional, é bom que se diga;
- E o objetivo aqui não é discutir o aspecto assistencial da utilização de uma coisa ou de outra … não tenho formação assistencial … “zero de vocação” para isso … e nenhuma competência para entrar neste tipo de discussão;
- O foco aqui é discutir que avaliar o custo na saúde não é somente comparar “o preço da moto com o preço do carro” … é avaliar se a economia da compra de um no lugar do outro compensa o gasto com o tratamento dos traumas que ocorrem mais em um caso do que em outro … do risco de ser assaltado e ficar a pé no meio da rua em um semáforo … do prejuízo que se pode ter em não poder se locomover em dias de chuva forte … no gasto com a roupa especial para dirigir a moto para se proteger … ou seja, “somar todos os prós e contras” comparando custos e benefícios … não somente o preço de aquisição e os valores de licenciamento e IPVA … e nem tampouco comparar o prazer de dirigir um ou outro, que é uma mera “questão subjetiva” !
Isso posto …
O gestor de saúde mal preparado acha que só pode utilizar tecnologia mais cara se puder “jogar” na conta aberta … mas a decisão pode ser exatamente pelo contrário:
- É justamente quando a fonte pagadora não paga em conta aberta … quando o insumo está inserido em um pacote ou empacotamento, que a análise custo x benefício é mais necessária e deve ser mais criteriosa !
- Do lado da operadora, por exemplo, acho que não existe dúvida que economizar no “arroz, feijão e salada de cada dia para comer hot dog”, e depois gastar muito depois com o tratamento da doença gástrica pelo excesso de consumo de “maionese industrial, catchup e mostarda” não faz o menor sentido !!
- É melhor a operadora precificar o pacote de forma que o prestador não economize pensando no curto prazo, porque se tiver maior gasto no médio e longo prazo “é mais pior” para a fonte pagadora do que para o prestador de serviço … afinal, depois, o serviço de saúde vai “ganhar” um serviço extra para fazer por conta de uma economia que a operadora quis fazer pensando no imediatismo;
- E do lado do serviço de saúde é que os gestores se confundem mais: já que o valor é fixo, ele mais do que ninguém, deve avaliar se durante o ciclo de atendimento vale a pena usar o insumo mais caro no início para compensar depois. É justamente para isso que serve o compartilhamento de risco (contratualização, pacote, empacotamento …) !
A regra básica é que uma tecnologia custa mais caro que a outra porque o resultado que gera é diferente:
- A “indústria” não vai produzir algo que exige mais investimento e/ou insumos, e consequentemente custe mais caro, se existe algo mais barato que produza o mesmo resultado !
- É claro que existem situações em que se utiliza uma tecnologia mais cara quando poderia se utilizar uma mais barata para produzir o mesmo resultado … não se discute que este cenário não exista;
- Mas achar que sempre a tecnologia mais cara é utilizada indevidamente, e o resultado é o mesmo de uma tecnologia mais barata é um erro que não se pode cometer !
- Um ditado antigo costuma “cair bem” nesta discussão: “bom e barato até existe … mas que é difícil de encontrar … ah isso é !!”
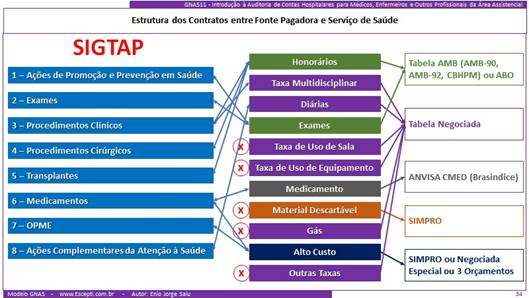
Esta lógica para o serviço de saúde é “mais indiscutível” quando falamos do contrato que ele tem com o SUS:
- Se o serviço é contratualizado, ganha “uma mesada” para cuidar de uma determinada carteira … para cumprir determinadas metas assistenciais;
- Não importa se a conta do SUS inclui ou não determinados insumos … o repasse da contratualização é a mesmo;
- E o paciente atendido hoje na internação, ontem veio fazer o pré-operatório, e depois vem fazer a reabilitação … se tudo der certo, não haverá reoperação … apesar das contas serem individuais, “o dinheiro” total é o mesmo;
- Então a lógica não é pensar somente no valor de cada conta individualmente … em economizar o máximo na conta … é pensar no paciente … economizar ao máximo no ciclo de atendimento dele !
Então … de novo usando o exemplo do cateter … vou gastar 100 para inserir o cateter e ter menos eventos com o paciente … ou vou economizar 90 e ter um monte de eventos com o paciente, “picando ele” várias vezes, empenhando um monte de insumos para picar e tratar os efeitos da picadeira … que “no fim da história” acaba custando muito mais que 100 ?
Analisar se vale a pena ou não utilizar o cateter … mesmo que ele não seja lançado em conta … se não existe na tabela SIGTAP … gerenciar o custo no ciclo de atendimento:
- Porque as dúzias de agulhas e seringas o SUS também não vai pagar também !
- O repasse para custear a mão de obra da contratualização é o mesmo … se passar o cateter ou picar 50 vezes o paciente … e vou gastar muito mais em mão de obra picando 50 vezes o paciente do que passando o cateter !!
Ou seja:
- Mesmo que o insumo não seja lançado em conta para pagamento contra apresentação, a análise de custo é necessária … sempre … com olhar de gestor … conhecendo o negócio … e é claro, com o apoio da área assistencial que pode até não saber calcular custos adequadamente, mas “conhece o caminho das pedras” para avaliar o resultado !
- … portanto a minha habilidade de gestor é medida pela capacidade de saber se o custo do ciclo de atendimento é menor na opção A ou B … e não somente se o item é cobrado ou não … se existe na tabela ou não.

Ilustramos com cateter porque é algo mais fácil para um “leigo” na área assistencial,como eu, entender:
- Mas existe uma infinidade de casos como este;
- Não paga colchão casca de ovo, então não usa … e dá-lhe custo elevado para o tratamento de feridas no paciente;
- Não paga mais do que “x sessões de fisio” … e gasta “um zilhão” com consultas de retorno no ortopedista para prescrever e autorizar novos blocos de “x sessões de fisio” !
- Não paga equipamentos para fisio respiratória e acaba gastando com mais sessões de fisio sem o suporte adequado de equipamentos necessários !!
- Não paga medicamento de alto custo e gasta mais com tratamentos mais prolongados e com maior índice de intercorrências e/ou efeitos colaterais.
O gestor menos preparado é o que só pensa na associação de utilizar o que existe na tabela de preços … que pode ser cobrado na conta aberta:
- Este é um critério que só serve para evitar uma análise mais aprimorada … e necessária;
- Se o gestor emprega esta associação como “fator pétreo”, é um sinalizador de que na verdade ele deve buscar aperfeiçoar seus conceitos de gestão … rapidamente, diga-se de passagem;
- A gestão de custos e precificação na saúde não é um evento isolado de venda de um atendimento pontual … exige uma visão mais ampla;
- E é bom ressaltar que há complexidade nisso: é uma mera questão de analisar o contexto … fazer isso “com método” !
Como discutido, esta visão é exigida para quem está “em qualquer dos dois lados da mesa de negociação”:
- Nos casos de pacotes fica claro que não é somente o serviço de saúde que deve avaliar o resultado;
- A operadora também, se estiver com foco na qualidade assistencial para seus beneficiários, e não na última linha do próximo balanço patrimonial;
- E nos casos de conta aberta, como discutido, a lógica é exatamente a mesma … a sinistralidade do paciente não se resume a 1 única conta, mas em todas as contas pagas pela operadora.
E também no SUS, para incorporar novas tecnologias:
- De uma forma ou de outra a ineficiência vai pesar na próxima negociação da contratualização;
- A produção total que o serviço utiliza para justificar o repasse inclui o ciclo todo de atendimento !
- E o SUS vai acabar pagando mais caro por uma “economia negligente” !!
A forma de apresentar a conta, aberta ou fechada … se a tabela de preços inclui ou não o item … são apenas dois dos parâmetros da análise … importantes … mas nunca os únicos !
Outros conteúdos do Enio Salu:
- “A Diferença Entre Precificação Profissional e Loteria em Serviços de Saúde”, por Enio Salu
- “Sem Qualidade o Faturamento e a Gestão Comercial Hospitalar Geram Prejuízo”, por Enio Salu
- “Na Saúde a solução também foi alugar o Brasil!”, por Enio Salu

Enio Jorge Salu tem especializações em Administração Hospitalar, Epidemiologia Hospitalar e Economia e Custos em Saúde pela FGV – Fundação Getúlio Vargas. É professor em Turmas de Pós-graduação na Faculdade Albert Einstein, Fundação Getúlio Vargas, FIA/USP, FUNDACE-FUNPEC/USP, Centro Universitário São Camilo, SENAC, CEEN/PUC-GO e Impacta. Coordenador Adjunto do Curso de Pós-graduação em Administração Hospitalar da Fundação Unime. Também é CEO da Escepti Consultoria e Treinamento e já foi gerente de mais de 200 projetos em operadoras de planos de saúde, hospitais, clínicas, centros de diagnósticos, secretarias de saúde e empresas fornecedoras de produtos e serviços para a área da saúde e outros segmentos de mercado.







